

写在前面的话:
本书将时令节气和不同体质相结合,旨在为读者养生保健和预防疾病指明方向。出现不适请您及时就诊,接受专业医师的治疗,避免自行用药。
1、本周历法解析
【2025年6月16日——2025年6月22日】
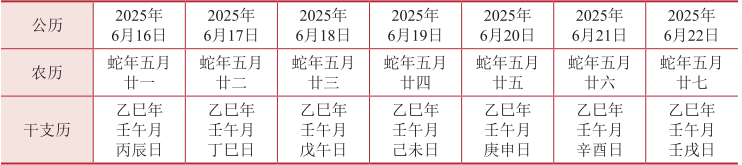
本周节气:
芒种节气第三候、夏至节气第一候。芒种第三候反舌无声,反舌是一种能够模仿其他鸟类鸣叫的鸟,在春天非常活跃,为阳鸟。此时却因感受阴气微生而停止了鸣叫。夏至第一候鹿角解,意为鹿角开始脱落。鹿为阳兽,而夏至一阴生,阳气始衰,故鹿角便感阴而解。
运气分析:
本周仍处阳热亢盛,并受乙巳年三之气风火相煽特点的影响,本为夏至一阴生而未复,岁金不及,心火乘之,表现为上焦心火燔热,火热之邪内盛,又主气为少阳相火,三焦胆火旺盛,两热相加,加上到了夏至暑热进一步强盛,整体仍属于火热极盛、上扰心神的状态。
本周病症:阳暑。
病证分析:
上周“月经先期”主要是体现运气对于肝经气血的影响。本周阳暑则体现其对于心的影响。心主神明,具有主宰人体生命活动和意识思维等精神活动的功能。而本周进入芒种、夏至之后暑热之邪本就亢盛,再加上运气风助火势的影响,若芒种外出劳作,暴晒及劳累过度,则暑邪更易侵袭人体,上扰心神,轻者表现为心胸烦闷;重者表现为突然昏倒,不省人事。夏季常在高温下劳动作业者尤须注意。
2、中医学有关辨识
阳暑是由于夏季在高温或烈日下劳作,或处于气候炎热湿闷的环境,暑热或暑湿秽浊侵袭,耗伤气阴而以身热、大渴、大汗、神疲乏力为主症的疾病。
病机:
阳暑的基本病机为暑热内盛,耗气伤阴。病位在心,涉及肝、脾。其病理变化过程虚实夹杂。前期以暑热内盛为主,兼夹轻度的气阴两伤;后期以气阴两虚为主,兼夹有余热。
证治分类:
1.暑伤气津
临床表现:发热恶热,心烦汗出,口渴喜饮,气短神疲,肢体困倦,小便短黄;舌红,苔白或黄,脉虚数。
证机概要:暑热内盛,伤津耗气,气阴两伤。
治法:清暑益气,养阴生津。
代表方:王氏清暑益气汤。
2.暑湿内蕴证
临床表现:胸闷脘痞,腹痛,呕恶,无汗,发热恶热,心烦口渴;苔黄腻,脉濡数。
证机概要:暑邪夹湿,阻滞气机。
治法:清暑解热,化气利湿。
代表方:桂苓甘露散。
3.津气欲脱
临床表现:身热已退,汗出不止,喘喝欲脱;脉散大。
证机概要:气阴两虚,津气欲脱。
治法:益气敛阴,扶正固脱。
代表方:生脉散。
3、调养与防治常规建议
本周高发的阳暑属于暑伤气津,在日常生活中可以从以下几个方面进行调养防治。
1.情志调养
心主神明。夏应心,心主火,此时环境中火热暑湿较盛,要以平静的心态面对世间万物,静心以养心。既要防止情绪上的“中暑”,也要防止外火内火一起燔灼所致身体的中暑,做到“心静自然凉”。
2.生活调养
避免在高温高湿的环境下长时间工作,我国大部分地区夏季较其他季节气温高、湿度高,需控制在户外活动或者作业的时间。
3.起居调养
适度规律的生活起居有利于夏季调养元气,即按时睡眠、按时起床、定时进餐、适量锻 炼、注意劳逸结合等。 在户外或室内,都需准 备好暑措施,如及时补充适量淡盐水,准备好防暑药品。夜间 11 点之前尽量要进入睡眠状态,午餐后半小时午睡 30 分钟至 1 小时,每天保证 7 ~ 8 个小时的睡眠时间。
4.运动调养
夏季人体机能较为活跃,运动要顺应夏季阳盛于外的特点,在太阳初起时或即将落下时运动,并注意适当运动不可过度。可以太极拳、散步等舒缓的运动为主,微微汗出为宜,避免大量出汗。谨防过度汗出导致心气不足出现中暑。
5.饮食调养
夏季阳气升浮,阴气弱,对应人体肝气渐弱,心气渐强。饮食方面宜以清淡、易消化的食物为主,如黄豆、鸡蛋、鸭肉、空心菜、小白菜、苋菜、玉米等,也宜微酸增苦,养心助肝,日常可食用适量苦瓜、苦菜等。夏应心、在色为红,适当吃红色食物有助养心,如樱桃、葡萄柚、胡萝卜等食物;此时不宜多吃过于辛辣刺激及湿热之品,如辣椒、韭菜、芒果、菠萝蜜、鱿鱼、鳝鱼等。
6.食疗调养
二豆西瓜皮饮:取西瓜皮 30g(切丁)与绿豆 10g、赤小豆 10g 炖煮。功效为清热解暑,除烦解渴。
7.中成药建议
人丹:功效为祛暑祛风健胃,用于中暑气津两伤者,孕妇禁用。
8.穴位建议
膻中穴、内关穴、极泉穴、涌泉穴,按揉 15 分钟,以酸胀为度。
9.其它
如果突然出现高热、出汗、神昏、嗜睡,甚至抽搐,应及时就医。
4、现代医学的认识
现代医学中也有中暑,其分类与中医学不同,但大多可参考中医学的阳暑辨治。中暑是指人体长时间暴露于高温或强烈热辐射环境中,引起以体温调节中枢功能障碍、汗腺功能衰竭及水、电解质紊乱等对高温环境适应不全的表现为特点的一组疾病。临床以中枢神经系统和心血管系统功能障碍为主要表现,可导致永久性脑损伤、肾衰竭,是一种危及生命的急症。
流行病学:
本病多发生于夏季高温高湿的季节,部分患者发病与职业环境有关。
临床分型及主要表现:
1. 先兆中暑
常有口渴、乏力、多汗、头晕、目眩、耳鸣、头痛、恶心、胸闷、心悸、注意力不集中等表现,体温可正常或略高,不超过 38℃。
2. 轻症中暑
面色潮红、苍白,烦躁不安,表情淡漠,恶心呕吐,大汗淋漓,皮肤湿冷,脉搏细数,血压偏低,心率加快,体温轻度升高。
3. 重症中暑
(1)热痉挛:常发生在高温环境中强体力劳动后,患者常先有大量出汗,随后四肢肌肉、腹壁肌肉甚至胃肠道平滑肌发生阵发性痉挛和疼痛。热痉挛可为热射病的早期表现。
(2)热衰竭:先有头痛、头晕、恶心,继之口渴、胸闷、面色苍白、冷汗淋漓、脉搏细弱或缓慢、血压偏低,严重者出现晕厥、手足抽搐。
(3)热射病:热射病又称为中暑高热,典型的临床表现是高热(体温常> 41℃)、无汗和意识障碍,先有全身软弱、乏力、头昏、头痛、恶心、出汗减少,继而体温迅速上升,出现嗜睡、谵妄甚至昏迷。
治疗方法:
1. 体外降温
将患者转移到通风良好的低温环境,脱去衣服,同时进行皮肤肌肉按摩,促进散热。
无虚脱患者,迅速降温的金标准是冷水浸浴或冰浸浴,将患者身体(除头外)尽可能多地浸入 2 ~ 14℃的冷水中,并且不停地搅动水,以保持皮肤表面有冷水;在头顶部周围放置用湿毛巾包裹的冰块。此法能在 20 分钟内将体温从43.3℃降至 40℃以下。
对有虚脱者,采用蒸发散热降温,如用 15℃冷水或低浓度酒精反复擦拭皮肤,还可使用电风扇或空气调节器帮助调节周围环境的温度。体温降至 39℃时,停止降温。
2.体内降温
体外降温无效者,用 4℃、5% 的葡萄糖氯化钠注射液 1000 ~ 2000mL 静脉滴注,开始时滴速控制在 30 ~ 40 滴 / 分,或用 4℃盐水 200mL 进行灌胃或灌肠。
3.药物降温
热射病患者、迅速降温出现寒战者,应用 0.9% 氯化钠注射液 500mL 加氯丙嗪 25 ~ 50mg 静脉输注,应密切监测血压。
4.液体复苏
首选晶体液,如复方氯化钠注射液、0.9% 氯化钠注射液、葡萄糖注射液等,注意输液速度控制在尿量 200 ~ 300mL/h。第 1 个 24 小时内输液总量可达 6 ~ 10L,动态监测脉搏、血压和尿量,及时调整输液速度。充分补液扩容后,如尿量仍不达标,可给予 10 ~ 20mg 呋塞米静脉注射,并根据尿量追加输液剂量。注意监测血电解质,及时补钾,补充碳酸氢钠碱化尿液,使尿pH>6.5。
5.血液净化
对体温持续高于 40℃、持续无尿、高血钾、严重感染、尿毒症和多器官功能衰竭者,可用床旁血液透析治疗。
6.对症治疗
保持呼吸道通畅,对昏迷或呼吸衰竭者行气管插管,机械辅助通气;对脑水肿患者予以头部低温、脱水和糖皮质激素治疗;应用质子泵抑制剂预防上消化道出血;适当应用抗生素预防感染;发生横纹肌溶解的患者,尿量至少保持在2mL/(kg·h)。
来源:《节气时病五十二方》
编辑:王媛媛
 时刻新闻
时刻新闻